認知症はいつからはじまる?初期症状や予防に期待ができる方法を解説

目次 [閉じる]
少子高齢化が進む日本において、今や認知症は国民病ともいえるほど身近な病気になりつつあります。
「認知症はいつからはじまるのか?」「もの忘れとの違いは?」「今からできる予防法はあるのか?」
今回は、そうした疑問をもつ方に向けて、認知症の発症年齢、初期症状、リスク因子、そして予防に効果が期待できる習慣について、わかりやすく解説します。
認知症の種類と特徴
「認知症」は特定の病名ではなく、さまざまな病気によって引き起こされる認知機能障害の総称です。脳の疾患により記憶力や判断力が低下し、日常生活に支障をきたす状態を指します。
代表的なところでは、四大認知症と言われる「アルツハイマー型認知症」「血管性認知症」「レビー小体型認知症」「前頭側頭型認知症」があります。
それぞれの病気に特徴的な症状がありますが、いずれも進行性の病気であり、早期の発見と対応が非常に重要です。
認知症の主な症状
認知症に特徴的な中核症状として記憶障害が広く知られていますが、症状の進行に伴って複数の障害が出てきます。
- 記憶機能の障害
これまで学習して獲得してきた情報を保持し、必要に応じて引き出す機能が低下する - 言語機能の障害
相手の話の意味を理解する、自分の意思を言葉で表現する、文章を読む・書くなどの機能が低下する - 視空間機能の障害
物の位置関係が把握しづらくなり、道具などを利用する機能が低下する - 見当識の障害
時間・場所・人物などを認識する機能が低下する - 実行機能の障害
注意を向ける、手順を考える、段取りを組む機能が低下する
これらの中核症状に加えて、行動・心理症状(BPSD= Behavioral and Psychological Symptoms of Dementia)という二次症状が見られることがあります。BPSDは認知症の種類や進行度によって異なり、周囲の環境にも左右されます。
たとえば、アルツハイマー型認知症では、初期にうつ症状や、徘徊、もの盗られ妄想などがよく見られますが、レビー小体型認知症では見えないものが見える幻視が典型的です。
なお、BPSDは認知症になったすべての人に見られる症状ではありませんが、本人や家族にとって大きな負担となるケースが多く、早めの対応が求められます。

画像素材:PIXTA認知症は何歳からはじまる?
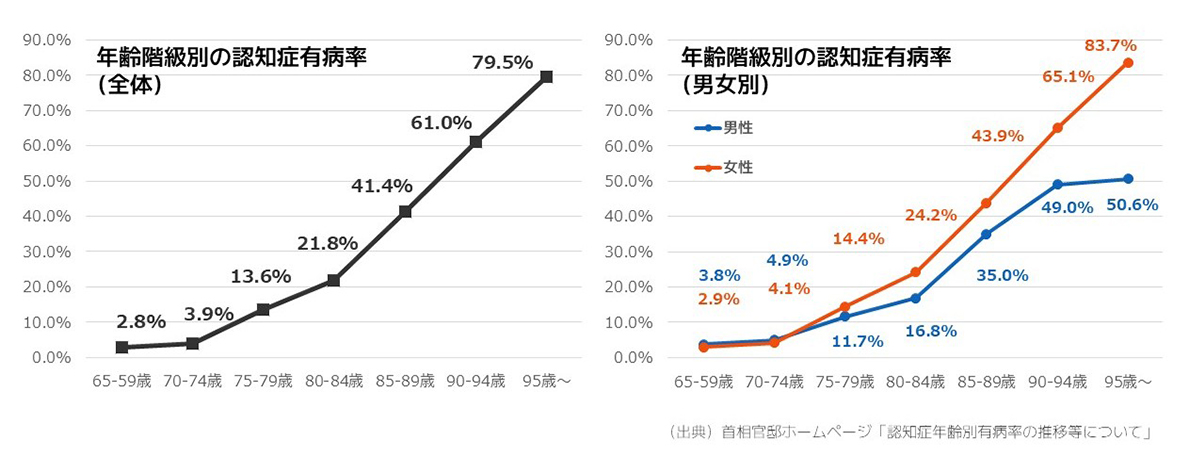
一般的に、認知症は高齢になるほど発症しやすいとされています。
65歳~69歳の全体有病率は3%以下ですが、80歳~84歳の全体有病率では21.8%まで上がります。また、男性と女性で有病率に差があり、高齢になるほど女性の有病率が高まります。
このように、認知症にとっては加齢が最大のリスク因子ではありますが、認知症は「年をとれば誰でもなる」病気ではありません。近年の研究では、生活習慣や社会的なつながりを維持することで、発症リスクを下げることができることが明らかになってきています。
認知症を引き起こす因子
かつて認知症は「加齢による不可避な病気」と考えられていましたが、研究が進むにつれて、発症リスクを高める因子(リスク因子)が明らかになってきました。これらのリスク因子をコントロールすることで、認知症の発症を遅らせる、予防につなげる可能性があるとされています。
ここでは、認知症リスク因子のなかで、代表的なものを紹介します。
難聴
難聴は、認知症リスクを高める主要な因子のひとつです。聴覚から脳に伝わる情報が減ることで脳の働きが鈍くなり、結果的に脳の萎縮を招くことがあります。また、コミュニケーションがとりにくくなることで、社会的孤立にもつながりやすくなります。45歳~65歳の中年期に難聴になると、聴覚が正常な人に比べて認知症発症リスクが約1.9倍高くなると報告されています。
社会的孤立
社会的な関わりが少ないこと(社会的孤立)も、認知症発症の大きなリスク要因のひとつです。日常的な会話や人との交流が減ることで、脳への刺激が不足し、脳機能が低下しやすくなります。66歳以上の高齢期に社会的に孤立してしまった場合、社会的に孤立していない人に比べて、認知症発症リスクは約1.6倍も高いというデータもあります。
抑うつ(うつ病)
高齢期には、退職や配偶者との死別など、環境や人間関係の変化から抑うつ状態になりやすくなります。66歳以上の高齢期に抑うつ気分(うつ病)になった場合、そうでない人に比べて認知症発症リスクは約1.9倍まで高まると言われています。
喫煙
喫煙が身体に悪影響を及ぼすことは周知の事実ですが、脳にも深刻なダメージを与えることがわかってきています。たばこに含まれる有害物質は、脳の神経細胞を傷つけて血管も劣化させるため、認知症のリスクを高めます。66歳以上の高齢期になっても喫煙を続けた場合、喫煙しない人に比べて認知症発症リスクが約1.6倍も高まることがわかっています。
生活習慣病(高血圧・糖尿病)・メタボリックシンドローム
45歳~65歳の中年期における高血圧と肥満、66歳以上の高齢期の糖尿病が認知症のリスクを高めるとされています。また、高血圧、肥満、糖尿病などが重なる状態であるメタボリックシンドロームは、アルツハイマー型認知症、血管性認知症の直接的な原因にもなるだけではなく、心疾患や脳卒中などの重大疾患のリスクも引き上げます。

画像素材:PIXTA認知症の初期症状やはじまりのサイン
認知症の初期段階においては、日常生活のなかで見過ごされがちな変化が現れます。ここでは、早期発見につながる代表的なサインをご紹介します。
もの忘れが増えた
年齢を重ねると、誰しももの忘れが増えてきます。たとえば、「今見ているドラマの俳優の名前が出てこない」「昨日の朝食のメニューが思い出せない」などの場面でも、自分が忘れていることを自覚できていて、きっかけがあれば思い出せるのであれば、加齢による自然な変化と考えられます。
一方で、認知症によるもの忘れは、自分が忘れていることを自覚できていないという特徴があります。「昨日の夕食を食べたこと自体を忘れている」「数分前の出来事自体を忘れている」などの場合は、注意が必要です。
理解力・判断力の低下
これまで出来ていたことができなくなった、あるいはものすごく時間がかかるようになった場合も、認知症のサインである可能性があります。たとえば、「銀行での手続きができなくなった」「テレビ番組の内容が理解できなくなった」「仕事で些細なミスが増えた」「運転のミスが目立つようになった」など、理解力や判断力の低下が見られる場合は、注意が必要です。
身の回りのことができなくなる
家事や生活のことで何をするにも時間がかかるようになった、また、段取りが悪くなったり手順が分からなくなったりすることも、認知症の初期症状のひとつです。たとえば、「仕事や家事の段取りが悪くなる」「料理の味付けができない」「お風呂の入り方がわからなくなる」「季節に合う服装を選べない」など、日常生活でこれまでできていたことに長い時間がかかるようになった、そもそも出来なくなった場合は、脳の認知機能に何らかの変化が生じている可能性があります。
感情のコントロールが難しくなる
認知症の進行に伴い、感情の起伏が激しくなったり、不安や怒りなどが強く出るようになったりすることがあります。たとえば、「ひとりになると寂しがるようになった」「些細なことでイライラしている」「憂鬱で何をするにも億劫に感じる」などの状態が続く場合、BPSD(行動・心理症状)の表れかもしれません。

画像素材:PIXTA認知症予防に期待ができる方法
認知症の発症には、生活習慣や環境など複数の要因が関係していることがわかってきています。そして、前述のような認知症を引き起こすリスク因子を低減することで、認知症の発症を遅らせたり、予防につなげたりできる可能性があると考えられています。
とは言え、ストイックに特別なことをする必要はありません。日々の生活で、心と体の健康を意識することが、結果的に認知症予防にもつながります。できることから少しずつ、生活習慣を見直し、改善をはじめていきましょう。
聴力低下を防ぐ
一般的に、聴力は加齢によって衰える傾向がありますが、日ごろの習慣を見直すことで進行を遅らせることができます。
まずは、テレビや音楽を大音量で聞く習慣や、騒音の多い環境で長時間過ごすことは避けましょう。どうしても避けられない場合は、耳栓などの防音具を活用して耳への負担を減らす工夫が大切です。加えて、静かな場所では極力耳を休ませることも意識してください。そして、耳が聞こえにくくなったなと感じる場合は、耳の病気が原因となっていることもあるため、早めに耳鼻科を受診することをおすすめします。
加齢によって、聞こえが悪くなってきた、耳が遠くなってきた、と感じる場合には早めに補聴器を利用するようにしましょう。早めに取り入れることで、認知症のリスクを下げるだけではなく、社会的なつながりの維持にも役立ちます。
社会的関わりを増やす
社会的なつながりをもち、他者とのコミュニケーションの機会を増やすことは、認知症予防に効果があるだけではなく、精神的にもポジティブな影響を与えます。人と交流することで気分が明るくなり、孤独感や不安感の軽減にもつながるとされています。
対面で他者とコミュニケーションを取ることは、脳の機能をフルで活用します。たとえば、対面で会話をするときは、相手の言葉を聞き取り、表情やしぐさを読み取って話の内容を理解します。そのうえで相手の意図を汲み取って適切な返事を考え、発声し、身振り手振りや表情によって自分の気持ちを伝えます。これを何往復もおこなうので、ただ会話をするだけでも非常によく脳を使っています。
現在働いている方で、仕事以外でのコミュニティに乏しい方は、趣味や習い事などの定期的に外に出る機会を作り、体力があるうちから様々なことに挑戦してみてください。既に退職している方で、外出の機会が減っている場合は、散歩でも買い物でもどんなことでも良いので、定期的に外に出る用事を作ることが大切です。
遠出や旅行などで見知らぬ土地や慣れていない場所にいくのもおすすめです。あまりよく知らない場所で、臨機応変に対応しようとすると、脳をフルに使うことになるので、ぜひ積極的にお出かけをしてみてください。
禁煙をする
長年の喫煙習慣があっても、今から禁煙をすることで認知症リスクの低減が期待できます。
禁煙初期には、集中力の低下やイライラなどの離脱症状が1週間程度続くことがありますが、これを乗り越えれば自然とたばこを求めなくなります。
まずは、たばこや灰皿などの喫煙具を処分し、禁煙を始めやすい環境を整えることが第一歩です。自力での禁煙が難しい場合は、禁煙外来の受診も有効な手段です。医師のサポートを受けながら進めることで、より高い確率で禁煙を成功させることができます。
運動習慣をつける
運動は、認知症の予防に効果があることが数多くの研究で示されています。身体を動かすことで脳が刺激され、神経細胞が活発化されるため、認知機能の維持に役立つと考えられています。実際、よく歩き、よく動く人は認知症になりにくい傾向があります。反対に、寝たきりの状態になると、認知症の進行が早まることが指摘されています。
ウォーキングなどの有酸素運動を週に3~5回、さらに腹筋・背筋などの筋力トレーニングを週1~3回おこなうことで、認知症リスクの低減が期待できます。
無理のない範囲で、日常的に体を動かす習慣をつけていきましょう。
地中海食を取り入れる
認知症の予防に効果がある食事として、現段階で最も科学的根拠を示されているのが地中海食です。地中海食とは、オリーブオイルをおもな脂質とし、野菜・果物・魚を積極的に摂るギリシャやイタリアなど地中海沿岸地域の伝統的な食事のスタイルです。地中海食は認知症だけではなく、心疾患や脳血管疾患などの生活習慣病の予防にも効果が期待できるとして注目を集めています。
地中海食そのまますべてを実践する必要はなく、普段の食事に地中海食の考えを取り入れることで効果を期待できます。具体的には、「できるだけ多くの種類の食材を摂る」「果物や野菜を毎食摂ることを意識する」「魚を週に2回以上摂る」などです。できるところから普段の食事に取り入れてみてください。
認知症検診を受ける
認知症は、より早期に発見することで症状の進行を抑え、改善を期待できるケースもあります。しかし、認知症の初期症状はご本人やご家族も見逃してしまうことが多く、専門の機関を受診した時には症状が進行しているケースが少なくありません。
そのために、「認知症かな?」という不安や疑問を感じた段階で、なるべく早めに認知症検診を受けることをおすすめします。
検査の結果、今は問題がなくても、早くから認知症についての理解を深めておくことで将来の変化に気づくきっかけになります。自治体によっては、一定年齢以上の方に向けて認知症検診をおこなっているところもありますので、対象になっていないか一度調べてみてください。
まとめ
今回は、認知症の発症時期、初期症状、そして予防に期待ができる方法について解説してきました。ご紹介した方法は、認知症予防に役立つだけではなく、心身全体の健康づくりにもつながるものばかりです。
認知症予防のために特別なことを始めるのではなく、日々の生活習慣を見直し、心身の健康に加えて脳の健康にも意識を向けることが、将来の大きな備えになります。
『認知症と向き合う365』は、脳の健康状態の指標である認知機能のチェックや、MRI検査を含めた検査メニューに加えて、医療の専門スタッフによるフォローアップメニューまでをカバーしています。
人生100年時代とも言われるほど、人は長く生きるのが当たり前になってきました。これから先も続く人生で、心身と脳の健康を保つことは自分らしく生きるためにとても大切な要素です。『認知症と向き合う365』を通じて、健康づくりに取り組んでみませんか。
- 画像素材:PIXTA
【参考文献(ウェブサイト)】
- 首相官邸ホームページ.(n.d.). [オンライン]. 認知症年齢別有病率の推移等について.2025年6月20日アクセス,
https://www.kantei.go.jp/jp/singi/ninchisho_kaigi/yusikisha_dai2/siryou1.pdf
【参考文献(書籍)】
・秋下雅弘(2023).目で見てわかる認知症の予防.成美堂出版.
・朝田隆(2023).認知症グレーゾーンからUターンした人がやっていること.アスコム.
・浦上克哉(2021).科学的に正しい認知症予防講義.翔泳社.
この記事の監修者

佐藤俊彦 医師
福島県立医科大学卒業。日本医科大学付属第一病院、獨協医科大学病院、鷲谷病院での勤務を経て、1997年に「宇都宮セントラルクリニック」を開院。
最新の医療機器やAIをいち早く取り入れ、「画像診断」によるがんの超早期発見に注力、2003年には、栃木県内初のPET装置を導入し、県内初の会員制のメディカル倶楽部を創設。
新たに 2023年春には東京世田谷でも同様の画像診断センター「セントラルクリニック世田谷」を開院。
著書に『ステージ4でもあきらめない 代謝と栄養でがんに挑む』(幻冬舎)『一生病気にならない 免疫力のスイッチ』(PHP研究所)など多数。



